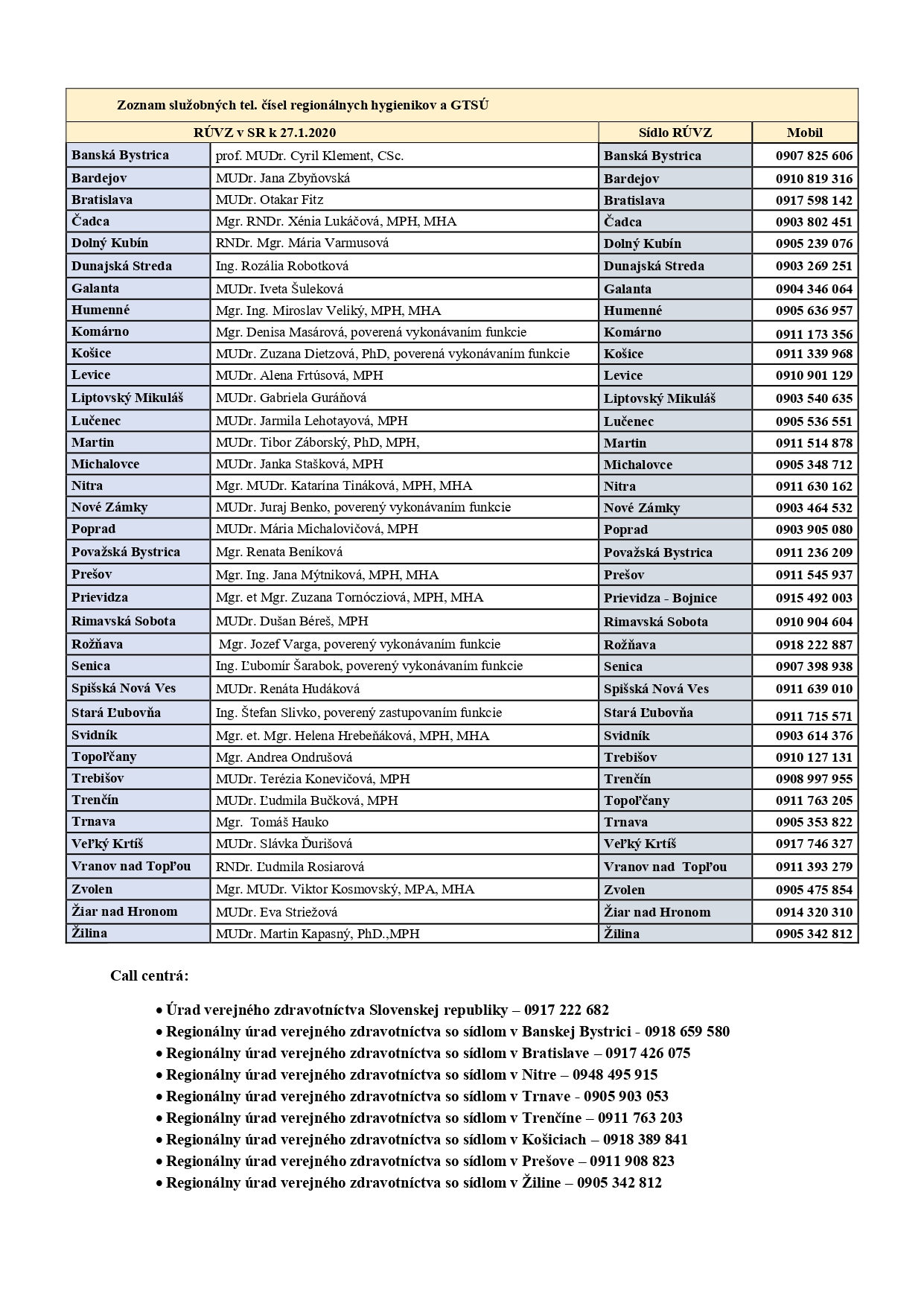
Dokument si môžete stiahnuť do svojho počítača kliknutím na modrý link: KLINICKÝ PROTOKOL KU ŠPDTP – klinický manažment pacienta s podozrením alebo potvrdenou infekciou COVID-19 (2)
Ministerstvo zdravotníctva Slovenskej republiky podľa § 45 ods. 1 písm. c) zákona 576/2004 Z. z. o zdravotnej starostlivosti, službách súvisiacich s poskytovaním zdravotnej starostlivosti a o zmene a doplnení niektorých zákonov v znení neskorších predpisov vydáva štandardný preventívny, diagnostický a terapeutický postup (ŠPDTP):
Štandardný postup pre rýchle usmernenia klinického manažmentu detských a dospelých pacientov s novým koronavírusom 2019 (COVID-19) a s pneumóniou
Úvod ku ŠPDTP
Vzhľadom na šíriacu sa epidémiu spôsobenú COVID-19 MZ SR v spolupráci s ÚVZ SR vydáva nasledovný štandardný postup pre riadenie prevencie a manažmentu suspektných a potvrdených infekcií spôsobených SARS-CoV-2 v Slovenskej republike. Tento štandardný postup je vydávaný primárne pre zdravotníckych pracovníkov a zdravotnícke zariadenia.
Cieľom tohto klinického a preventívneho postupu je poskytnúť lekárom, sestrám a ďalším zdravotníckym pracovníkom aktualizované priebežné usmernenie pre včasnú, efektívnu a bezpečnú podpornú liečbu pacientov s COVID-19 a SARI, najmä pre skupinu s kritickým ochorením.
Odporúčania uvedené v tomto dokumente sú odvodené z WHO publikácií. Kde WHO odporúčanie nie je k dispozícii, odkazuje sa na pokyny založené na dôkazoch. Klinické postupy prešli externou oponentúrou členov WHO a celosvetovej siete expertov pre SARS, MERS a ťažké chrípkové ochorenia.
Tento štandardný postup je založený na v súčasnosti obmedzených dostupných informáciách o koronavírusovej chorobe COVID-19 týkajúcich sa najmä závažnosti choroby, účinnosti prenosu a jeho trvania. Tento prístup bude aktualizovaný, keď bude k dispozícii viac informácií.
Štandardný postup je určený pre všetky zdravotnícke zariadenia v Slovenskej republike a pre manažment osôb mimo zdravotníckych zariadení (najmä v domácej starostlivosti). Odporúčania týkajúce sa klinického manažmentu, leteckého alebo pozemného lekárskeho transportu alebo laboratórnych nastavení pojednávajú osobitné odporúčania a štandardné postupy.
Inkubačná doba a nákazlivosť
Na základe súčasného epidemiologického prieskumu je latencia nákazy (inkubačná doba) vo všeobecnosti od 3 do 7 dní, maximálne však 14 dní. Na rozdiel od SARSr-CoV je COVID-19 nákazlivosť počas latentného obdobia.
Definície prípadov
Podozrivý/suspektný prípad
Jedinci s ktorýmkoľvek z nasledujúcich klinických príznakov a akýmikoľvek epidemiologickými rizikami:
a) klinické príznaky:
- horúčka a/alebo chrípku imitujúce prejavy,
- nález pneumónie na zobrazovacom vyšetrení,
- normálny alebo znížený počet bielych krviniek, normálny alebo znížený počet lymfocytov v skorých štádiách nástupu choroby.
b) epidemiologické riziko:
- anamnéza cesty do miest s trvalým prenosom miestnych prípadov za posledných 14 dní pred objavením sa symptómov,
- prípadne kontakt s pacientmi s horúčkou alebo respiračnými príznakmi z miest s nepretržitým prenosom miestnych prípadov za posledných 14 dní pred objavením sa symptómov alebo epidemiologicky spojené riziko s ochorením COVID-19 alebo
- zoskupeným nahromadením infikovaných napr. v dopravných prostriedkoch (loď, lietadlo, vlak, autobus, auto), masových podujatiach alebo v zdravotníckych zariadeniach.
Potvrdený prípad
Potvrdeným prípadom sú definovaní jedinci, ktorí majú jeden z nasledujúcich patogénnych dôkazov na prítomnosť patogéna:
- Pozitívny test na SARS-CoV-2 pomocou testu PCR na prítomnosť nukleovej kyseliny v respiračných alebo krvných vzorkách.
- Sekvenovanie vírusových génov vykazuje vysokú homogenitu so známymi SARS-CoV-2 vo vzorkách z dýchacích ciest alebo krvi.
U týchto kontaktov je potrebné vypísať Formulár hlásenia prípadu (príloha) a hlásiť na RÚVZ.
Skupinové prípady
O podozrivé skupinové prípady ide, ak sa jeden potvrdený prípad a súčasne jeden alebo viac prípadov horúčky alebo respiračnej infekcie zistí v malej skupine, komunite (ako je rodina, pracovisko, trieda, oddelenie, atď.) v priebehu do 14 dní od expozície.
Za vyššie uvedených okolností, ak je splnená podmienka 2 alebo viac potvrdených prípadov a existuje možnosť prenosu z človeka na človeka v dôsledku blízkeho kontaktu alebo infekcie v dôsledku spoločnej expozície, sa prípad/ prenos hodnotí ako skupinový (CDC, 2020; WHO, 2020).
Definícia blízkych kontaktov
Jedinci, ktorí mali jeden z nasledujúcich kontaktov pri výskyte potvrdených prípadov bez účinnej ochrany:
- osoby, ktoré žijú, študujú, pracujú alebo majú úzky kontakt s potvrdenými prípadmi alebo inými blízkymi kontaktami, ako je úzka spolupráca alebo zdieľanie rovnakej triedy, pracovného prostredia alebo bývanie v rovnakom dome s potvrdeným prípadom;
- zdravotnícky personál a ich rodinní príslušníci alebo opatrovatelia, ktorí s nimi žijú, ošetrujú ich, ošetrovali alebo navštívili potvrdený prípad, alebo iný personál, ktorý má podobný úzky kontakt s prípadom, ako napríklad poskytnutie priameho ošetrenia alebo starostlivosti o potvrdený prípad, navštevovanie potvrdeného na infekciu alebo pobyt v uzavretom prostredí, kde sa potvrdené prípady nachádzajú. Ostatní pacienti, personál alebo opatrovatelia v tej istej miestnosti s potvrdeným prípadom.
- osoby, ktoré sú v úzkom kontakte s pacientmi v tom istom dopravnom prostriedku, vrátane osôb, ktoré sa starali o pacientov v dopravnom prostriedku pri preprave;
- osoba, ktorá sprevádzala pacientov (rodinných príslušníkov, kolegov, priateľov atď.);
- ostatní cestujúci a dopravný personál, ktorý mal pravdepodobne úzky kontakt s pacientmi,
- iné okolnosti, ktoré sa profesionálnym vyšetrovaním a hodnotením považujú za úzko spojené s osobou v úzkom kontakte s pozitívnym pacientom.
Podozrivá expozícia
Osoby s podozrivou expozíciou sú osoby, ktoré sú vystavené bez účinnej ochrany prenosu, predaju, spracovaniu, manipulácii, distribúcii alebo administratívnej správe voľne žijúcich zvierat, materiálov a rôznych foriem prostredí, ktoré sú pozitívne na prítomnosť 2019-nCoV/ COVID-19 (Disease Control and Prevention Bureau of National Health and Health Commission, 2020).
Klinická klasifikácia
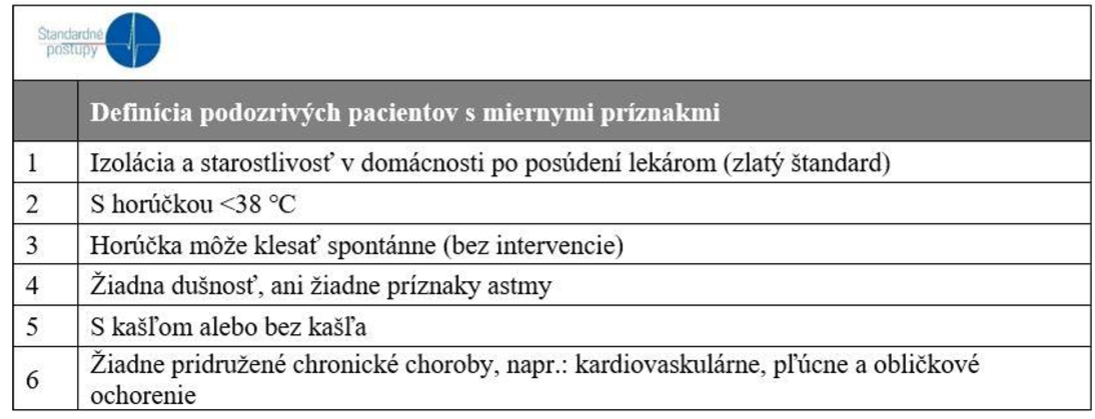
1. ľahšie prípady: Klinické príznaky boli mierne a neboli žiadne známky zápalu pľúc pri použití zobrazovacieho vyšetrenia
Tab. č. 1: Kritériá pre definovanie pacientov s miernymi príznakmi
2. mierne prípady: Prítomnosť horúčky a dýchavice so súčasnými nálezmi zápalu pľúc pri zobrazovacom vyšetrení
3. ťažké prípady (viď tabuľka)
Tab. č. 2: Klinické syndrómy spojené s infekciou COVID-19
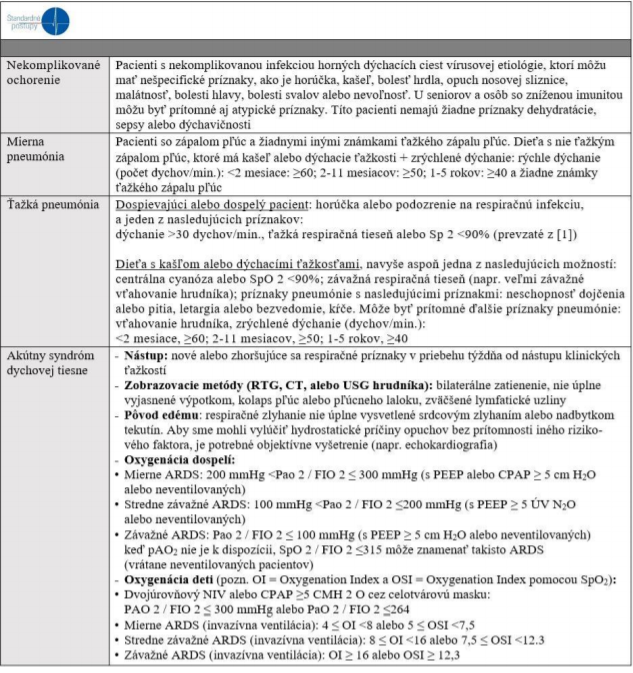

Skratky: ARI, akútna respiračná infekcia; BP, krvný tlak; bpm, údery / min; CPAP, kontinuálne pozitívny tlak v dýchacích cestách; FIO 2,frakcia inspirovaného kyslíka; MAP, stredný arteriový tlak; NIV, neinvazívna ventilácia; OI, oxygenačný index; OSI, oxygenačný index používajúci SpO 2; pAO 2, parciálny tlak kyslíka; PEEP, pozitívny end-exspiračný tlak; SBP, systolický krvný tlak; SD, štandardná odchýlka; SIRS, syndróm systémovej zápalovej odpovede reakcie; SpO 2, saturácia kyslíkom. * Ak je výška vyššia ako 1000 m, potom sa používa nasledovný korekčný faktor : PAO 2 / FIO 2 x barometrický tlak / 760.
* SOFA skóre sa pohybuje od 0 do 24 a obsahuje body týkajúce sa 6 orgánových systémov: dýchacieho (hypoxémia definovaná nízkym PAO 2 /FIO 2), koagulácie (nízky počet krvných doštičiek), pečene (hyperbilirubinémia), kardiovaskulárneho (hypotenzia), centrálneho nervového systému (nízka úroveň vedomia definovaného Glasgow Coma Scale) a obličiek (oligúria a vysoký kreatinín). Sepsa je definovaná ako zvýšenie SOFA skóre o ≥ 2 body. Ak nie sú žiadne údaje k dispozícii, predpokladáme, že bazálne SOFA skóre je nula.
Nástroje prevencie
Okamžité zavedenie vhodných opatrení PKO
PKO (preventívne a kontrolné opatrenia) sú zásadnou a neoddeliteľnou súčasťou manažmentu pacientov a musia byť spustené hneď v mieste vstupu pacienta do nemocnice (zvyčajne urgentný príjem).
Štandardné preventívne opatrenia by mali rutinne používať vo všetkých častiach zdravotníckych zariadení. Štandardné preventívne opatrenia zahŕňajú hygienu rúk; použitie OOPP, aby sa zabránilo priamemu kontaktu s krvou pacienta, telesnými tekutinami, sekrétmi (vrátane respiračných sekrétov) a poškodenou kožou.
Štandardné preventívne opatrenia taktiež obsahujú prevenciu pred pichnutím sa ihlou alebo poranením ostrými predmetmi, bezpečné nakladanie s odpadmi; čistenie a dezinfekcia zariadení; a čistenie okolia.
Osoby s blízkymi kontaktmi a podozrivou expozíciou
Osobám s blízkymi kontaktmi a podozrivou expozíciou by sa malo odporučiť 14-dňové obdobie na precízne pozorovanie ich zdravia v izolácii, ktoré sa začína posledným dňom kontaktu s pacientmi infikovanými na SARS-CoV-2 alebo podozrivou environmentálnou alebo živočíšnou expozíciou.
V prípade bezpríznakovosti je možné exponovanému jedincovi (bez ohľadu na výsledok vyšetrenia) po vyšetrení a odbere vzorky, v prípade ľahkého klinického priebehu (pri pozitívnom ale aj prvotnom negatívnom výsledku vyšetrenia) odporučiť domácu izoláciu s denným hodnotením suspektných príznakov ochorenia a zmien zdravotného stavu.
Akonáhle sa u suspektných a podozrivých osôb prejavia akékoľvek príznaky, najmä horúčka, respiračné príznaky, ako je kašeľ, dýchavica, majú sa okamžite telefonicky hlásiť u všeobecného lekára alebo telefonicky kontaktovať príslušný RÚVZ, eventuálne KOS ZZS na tel. čísle 155.
Následne podľa inštrukcie RÚVZ alebo KOS ZZS (po ich prípadnej diskusii s RÚVZ) je možné ošetrenie v domácom prostredí (vrátane opakovaného odberu pri prvom negatívnom odbere a dôvodnom podozrení na prítomnosť infekcie COVID-19) alebo koordinovaný transport prostredníctvom KOS ZZS alebo podľa inštrukcie (napr. vlastným osobným automobilom) na príslušné miesto určené na vyšetrenie podozrivých prípadov.
Dohľad nad kontaktmi sa má vykonávať u osôb, ktoré boli vystavené náhodnému kontaktu, nízkej úrovni vystavenia podozrivým osobám alebo potvrdeným pacientom na prítomnosť vírusu, t. j. pri vykonávaní každodenných činností kontrolovať všetky potenciálne príznaky. Podrobnosti sú uvedené v usmernení Hlavného hygienika SR. U týchto kontaktov je potrebné vypísať Formulár hlásenia kontaktov (príloha) a hlásiť na RÚVZ.
Protiepidemické opatrenia vykonávané u osôb v úzkom kontakte (upravené podľa usmernenia Hlavného hygienika SR vydané 3.3.2020):
- dĺžka trvania protiepidemických karanténnych opatrení (lekársky dohľad, zvýšený zdravotný dozor, karanténa) je 14 dní od ostatného kontaktu s prípadom COVID-19 a nariaďuje ich príslušný RÚVZ,
- nariadenie dennéhho sledovania príznakov typických pre ochorenie spôsobené novým koronavírusom (náhly nástup aspoň jedného z týchto príznakov: kašeľ, dýchavičnosť, horúčka),
- zákaz sociálnych kontaktov (napr. návšteva kina, spoločenských a hromadných podujatí, zákaz účasti chorých na bohoslužbách),
- zákaz cestovania,
- izolácia v domácom alebo nemocničnom prostredí podľa individuálneho posúdenia typu domácnosti (možnosť zdržiavania sa v samostatnej izbe, prítomnosť osôb s rizikovými faktormi pre získané infekcie), schopnosť dodržiavať režimové opatrenia a pod.,
- obmedzenie pracovnej činnosti, návštevy školy na základe zhodnotenia rizika,
- v prípade objavenia sa príznakov okamžité telefonické hlásenie ošetrujúcemu lekárovi a územne príslušnému regionálnemu hygienikovi.
Lekári majú odporučiť pacientom z najviac ohrozených alebo rizikových populácii osôb s ťažkým zdravotným postihnutím a pacientom s chronickými ochoreniami alebo špecifickou liečbou zvlášť nasledovných skupín pacientov: liečených pre nádorové ochorenie, po transplantáciách, na imunosupresívnej a biologickej liečbe, s viac ako 1 pridruženým chronickým ochorením a seniorom nad 65 rokov), aby sa vyhýbali verejným zhromaždeniam, nákupným a iným
centrám, cestovaniu prostriedkami hromadnej dopravy, pobytu v uzatvorenom priestore s vysokou koncentráciou ľudí (vrátane neindikovanej návštevy lekárov – odporúča sa zvážiť telefonické konzultácie a vystavenie elektronických receptov pre chronickú liečbu pri stabilizovanom zdravotnom stave).
Protiepidemické opatrenia vykonávané u osôb v bežnom kontakte:
- pri bežnom kontakte sa osoba sama (v domácom prostredí) sleduje po dobu 14 dní od posledného kontaktu s prípadom ochorenia COVID-19,
- osoba sama sleduje vznik klinických príznakov typických pre ochorenie COVID-19 (náhly nástup aspoň jedného z týchto príznakov: kašeľ, dýchavičnosť, horúčka),
- v prípade objavenia sa príznakov okamžite telefonicky hlási ošetrujúcemu lekárovi – s miernymi príznakmi a ako susp. prípad na ambulanciu všeobecného lekára nemá chodiť a v prípadoch zhoršenia po pracovnej dobe VLD/ VLDD má kontaktovať RÚVZ alebo KOS ZZS.
Ak sa za 14 dní od ostatnej expozície nevyskytnú u týchto kontaktov žiadne klinické príznaky, osoby sa ďalej nepovažujú za rizikové.

Tab. č. 3: Odporúčania pre osoby s blízkymi kontaktmi a podozrivými expozíciami
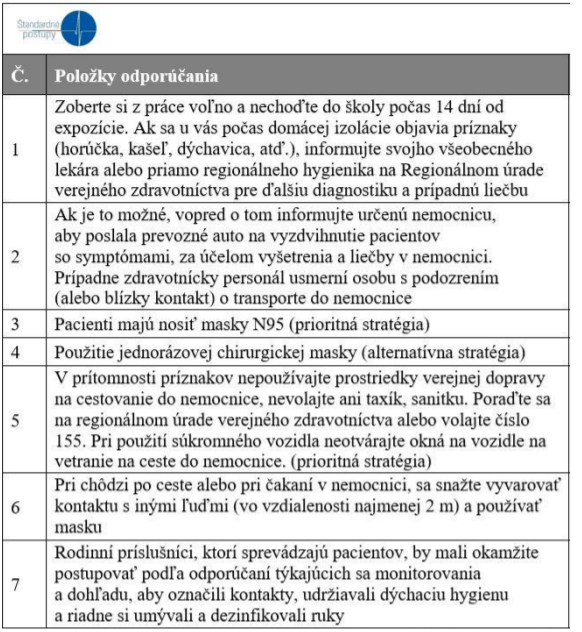
Poznámka: Usmernite pacienta alebo susp. kontakt ak odporúčate navštíviť nemocnicu v kontexte dodržania spôsobu transportu špecifikovaného v bode 2 a 5 , za použitia ochranných prostriedkov podľa prioritne bodu 3 a následne bodu 4.
Pacienti s podozrením na infekciu COVID-19
Pacienti s podozrením na infekciu by mali byť čo najskôr izolovaní, monitorovaní a diagnostikovaní v zdravotníckom zariadení. Lekári by mali vydávať odporúčania na základe klinického stavu pacienta. U pacientov s miernymi príznakmi a podozrením na infekciu je možné zvážiť izoláciu v domácom alebo inom prirodzenom prostredí (napr. zariadenie pre seniorov a pod.) a domácu starostlivosť.
Podozrenie na infekcie so závažnými príznakmi a tie osoby, ktoré musia zostať v zdravotníckom zariadení kvôli pozorovaniu na základe rozhodnutia lekára, by sa mali riadiť pokynmi pre izoláciu podozrivých pacientov (podrobnosti sú uvedené v tabuľkách č. 2 a 3).
Tab. č. 4: Postupy pre domácu starostlivosť alebo starostlivosť v inom prirodzenom prostredí a izoláciu podozrivých pacientov s miernymi príznakmi
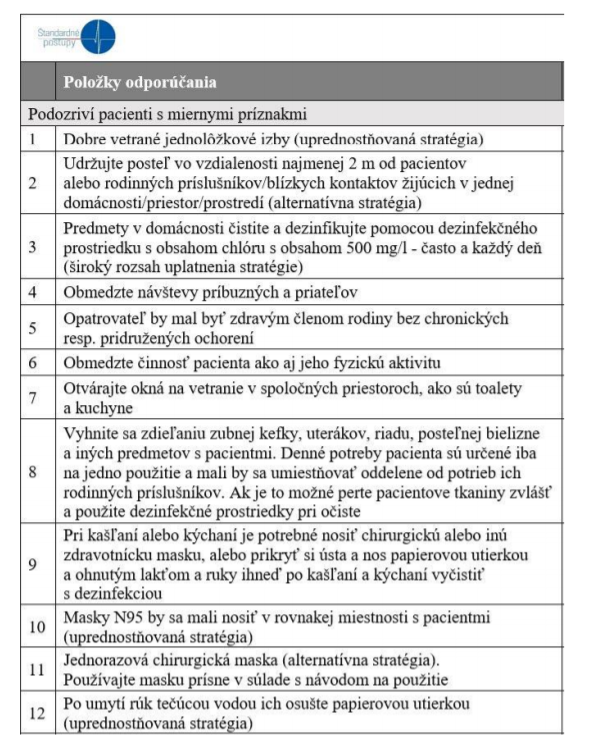
Do monitorovacieho záznamu osoby s kontaktom (návrh je uvedený v prílohe Formulár hlásenia KONTAKTU (viď prílohu), sa má zaznamenať, že:
- Či podozrivým pacientom má byť poskytnutá izolácia a starostlivosť v domácom prostredí alebo nie, či si izoláciu vyžaduje odborné klinické hodnotenie a hodnotenie bezpečnosti.
- Ak sa u podozrivých pacientov počas domácej starostlivosti nezlepšia príznaky alebo sa ich stav zhorší, musia sa obrátiť na lekára (telefonicky všeobecného lekára alebo najbližšie zdravotnícke zariadenie zabezpečujúce vyšetrenie a konzultácie osôb so susp. alebo potvrdenou infekciou, prípadne operačné strediská ZZS).
- Počas obdobia domácej starostlivosti by sa mali starostlivo zaznamenať lieky a príznaky pacientov a ich opatrovatelia by mali denne monitorovať aj svoju telesnú teplotu.
Počas obdobia domácej starostlivosti a v inom prirodzenom prostredí zdravotnícky pracovníci vykonávajú kontroly (vo frekvencii ako určí lekár alebo konzultujúci pracovník RÚVZ alebo podľa klinického obrazu pacienta a sociálneho statusu) prostredníctvom osobných návštev alebo telefonických konzultácií, aby sledoval priebeh príznakov a v prípade potreby realizoval špecifické diagnostické testy (napr. odbery tampónu nosa ev. hrdla alebo séra, podľa inštrukcie lekára alebo RÚVZ). Koordináciu sledovania pacientov, vrátane vstupných a kontrolných odberov (na diagnostiku COVID-19) a potvrdených prípadov v domácom prostredí usmerňuje príslušný RÚVZ.
Poradenstvo zdravotníckych pracovníkov pre cestujúcich z rizikovej oblasti pri COVID-19
Ak za posledných 14 dní pricestoval jedinec z iných rizikových destinácií a má horúčku, kašeľ alebo ťažkosti s dýchaním, má:
- bezodkladne telefonicky kontaktovať všeobecného lekára alebo príslušné RÚVZ a informovať ho o svojich nedávnych cestách a o príznakoch ešte predtým, ako navštívi/pôjde do ambulancie konzultujúceho lekára alebo do iného zdravotníckeho zariadenia podľa usmernenia RÚVZ alebo KOS ZZS;
- podľa pokynov konzultujúceho lekára navštíviť zdravotnícke zariadenie, ktoré je odporúčané pre vyšetrenie a zhodnotenie zdravotného stavu;
- zabrániť kontaktu s inými osobami (zodpovednosť vo forme samo-izolácie);
- necestovať;
- pri kašľaní alebo kýchaní zakrývať ústa a nos tkanivom alebo rukávom (nie rukami);
- umývať si ruky mydlom a vodou najmenej 20 sekúnd (ak nie je k dispozícii mydlo a voda, použite dezinfekčné prostriedky na ruky založené na alkohole).
Zoznam aktuálne postihnutých geografických oblastí a štátov podľa závažnosti postihnutia je aktuálne zverejnená na webovej stránke ÚVZ SR a www.standardnepostupy.sk
https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports/
Diagnostika ochorenia COVID-19
Triedenie:
rozpoznať a vytriediť všetkých pacientov so SARI v mieste prvého kontaktu so systémom zdravotnej starostlivosti ( urgentný príjem). Treba zvážiť koronavírus COVID-19 ako možný etiologický agens SARI, za predpokladu splnenia určitých podmienok (pozri tabuľku 1). Roztriediť pacientov a začať neodkladnú liečbu na základe závažnosti ochorenia.
Epidemiologické súvislosti:
k nákaze môže dôjsť počas 14 dní od nástupu ochorenia v posudzovanom prípade. Algoritmus pre manažment v zdravotníckych zariadeniach (príloha):
Postup pre zdravotníckych pracovníkov v ambulanciách (COVID-19) – príloha
Postup pre pohotovosti a urgentné príjmy (COVID-19) – príloha
Postup pri diagnostickom testovaní
Odber laboratórnych vzoriek
WHO pokyny pre odber, spracovanie a laboratórne testovanie, vrátane súvisiacich postupov biologickej bezpečnosti sú k dispozícii.
- Ak máte podozrenie na sepsu a bakteriálnu infekciu naberte hemokultúru, ideálne pred podaním antimikrobiálnej liečby. NEODKLADAJTE antimikrobiálnu liečbu kvôli odberu hemokultúry
- Odber vzoriek z horných aj dolných dýchacích ciest
- Odber séra na dif. diagnostiku iných respiračných patogénov
U hospitalizovaných pacientov s preukázanou infekciou SARS-CoV-2, opakovaný odber z horných a dolných dýchacích ciest, frekvencia odberu by mala byť aspoň jedenkrát za dva až štyri dni, až dovtedy, pokiaľ sú dve po sebe nasledujúce výsledky negatívne.
Informácie o odbere vzoriek, manipulácii a uchovávaní sú k dispozícii na webovej stránke ÚVZ SR link: http://www.uvzsr.sk/docs/info/covid19/Usmernenie_HH_SR_COVID19_druha_aktualizacia.pdf
Návod na odber biologického materiálu
Odber materiálu od chorých a od kontaktov laboratórne potvrdených prípadov:
- odoberaný materiál: bunky epitelu dýchacích ciest získané výterom alebo výplachom horných a dolných dýchacích ciest,
- kedy odoberať materiál: v prvých dňoch po nástupe klinických príznakov respiračného ochorenia, v tomto období je najväčšia pravdepodobnosť záchytu vírusu,
- kedy nie je vhodné odber uskutočniť: pred nástupom klinických príznakov, kedy množstvo vírusových častíc v organizme pacienta ešte nemusí dosahovať detekovateľnú hladinu, v čase odznievania klinických príznakov, kedy sa v organizme pacienta už nemusí nachádzať dostatočné množstvo vírusových častíc, aby ich bolo možné stanoviť.
Postup pri odbere a transporte
Odberové súpravy:
- sú totožné s odberovými súpravami na humánnu chrípku – na požiadanie k dispozícii v NRC pre chrípku na ÚVZ SR v Bratislave, na oddelení lekárskej mikrobiológie na RÚVZ so sídlom v Banskej Bystrici a na odbore lekárskej mikrobiológie RÚVZ so sídlom v Košiciach,
- obsahujú – dva sterilné vatové tampóny, skúmavku so zmrazeným odberovým médiom a žiadanku na vyšetrenie vzorky.
- odoberaný materiál: bunky epitelu dýchacích ciest získané výterom alebo výplachom horných a dolných dýchacích ciest za sterilných podmienok,
- pacient pred výterom zakašle a následne prvým vatovým tampónom zotrieť krúživým pohybom podnebné oblúky bez dotyku mandlí. Druhým vatovým tampónom vytrieť sliznicu zadnej časti nosnej klenby cez obe nosné dierky,
- obidva tampóny vložiť do skúmavky s odberovým médiom a ich konce zalomiť o okraj skúmavky tak, aby sa skúmavka dala uzavrieť zátkou. Obidva tampóny musia byť ponorené v médiu,
- papierovú vreckovku do ktorej pacient kašle treba odhodiť do špeciálnej nádoby určenej na
biologický odpad, - označiť skúmavku menom a dátumom narodenia pacienta a uložiť do chladničky pri teplote + 4 °C,
- zaslať skúmavku s odobratou vzorkou do Národného referenčného centra pre chrípku ÚVZ SR čo najskôr po odbere. Prepravovať pri teplote + 4 °C, najvhodnejšie v termoboxe s ľadom, nezmrazovať,
- zabaliť biologický materiál podľa návodu na balenie biologického materiálu na transport do laboratória. V prípade, že bude materiál prepravovaný Slovenskou poštou v zmysle platných inštrukcií http://www.posta.sk/subory/36953/postove-podmienky-balik-vnutrostatny-styk.pdf,
je potrebné zásielku označiť nálepkou so symbolom schváleným pre nákazlivé látky (čierny kríž) a v dolnej časti umiestniť text „Nákazlivá látka“; v prípade transportu prostredníctvom komerčného kuriéra, alebo iným vozidlom je potrebné zásielku označiť symbolom „Biological
substance category B“ UN3373 http://www.un3373.com/info/regulations/, - uviesť na žiadanku na vyšetrenie vzorky: meno, bydlisko a dátum narodenia pacienta, dátum a čas odberu vzorky, anamnézu, dátum prvých príznakov, klinické príznaky, cestovateľskú anamnézu a údaj či ide o sporadické ochorenie alebo ochorenie v epidémii.
Po zabezpečení odberu biologického materiálu je nevyhnutné vopred informovať Národné referenčné centrum pre chrípku ÚVZ SR o dodávke vzorky.
Transport biologického materiálu je potrebné nahlasovať na tel. číslach: 02/49 284 275 alebo 0915 695 275, 0908 095 497. O priebehu a výsledkoch vyšetrení sa môžete informovať na tel. č. 02/49284 275.
Po počiatočnom potvrdení infekcie COVID-19 môže ďalšie testovanie klinických vzoriek pomôcť pri informovaní klinického manažmentu vrátane plánovania prepustenia pacienta s podozrením na infekciu alebo s potvrdenou infekciou.
Laboratórne a rádiologické nálezy susp. a potvrdených COVID-19 pacientov
Fyzikálne vyšetrenie
Pacienti s miernymi príznakmi nemusia vykazovať pozitívne fyzikálne nálezy. Pacienti v ťažkom klinickom stave môžu mať dýchavicu, vlhké fenomény nad pľúcami pri auskultácii, oslabené dýchanie, pritlmenie pri perkusii hrudníka a zvýšený alebo znížený fremitus pectoralis – hrudné chvenie pri reči pacienta, atď.
Laboratórne vyšetrenia
Suspektným pacientom prichádzajúcim do ambulancie všeobecného lekára alebo infektológa, urgentný príjem alebo APS na vyšetrenie s respiračnou infekciou sa odporúča urobiť 5- parametrový krvný obraz + diferenciálny leukogram, biochémia (podľa indikácie lekára v závislosti od klinického stavu, rovnako aj hemokoagulačné vyš. a serológie) a CRP v rámci diferenciálny diagnostiky.
Zobrazovacie vyšetrenie
Nálezy pri zobrazovacích vyšetreniach sa líšia v závislosti od veku pacienta, stavu imunity, štádia ochorenia v čase vyšetrenia, základných ochorení (resp. komorbidít) a liečebných intervencií. Uprednostniť sa má CT vyšetrenie hrudníka v prípade ka je dostupné aj s neodkladným popisom nálezu.
Diferenciálna diagnostika
COVID-19 by sa mal odlíšiť najmä od iných známych vírusových pneumónií, ktoré sú vyvolané vírusmi, ako sú chrípkové vírusy, vírus parainfluenzy, adenovírusy, respiračný syncyciálny vírus, rinovírusy, ľudský metapneumovírus, SARSr-CoV atď. Tiež od mykoplazmovej pneumónie, chlamýdiovej pneumónie a bakteriálnej pneumónie.
Okrem toho by sa mala diferenciálna diagnostika. orientovať aj na odlíšenie od neinfekčných chorôb, ako je vaskulitída, dermatomyozitída a organizujúca sa pneumónia, či pneumonititída.
Liečba
Podozrivé a potvrdené prípady je potrebné liečiť v určených zdravotníckych zariadeniach s dostatočne zabezpečenými podmienkami na izoláciu a ochranu. Pacientom s podozrením na COVID-19 sa musí zdravotná starostlivosť poskytovať v osobitnej miestnosti. Potvrdené prípady, ktoré nariadi hospitalizovať lekár, ktorý vykoná prvé vyšetrenie sa prijímajú na oddelenie kde sú izolované a kritické prípady by sa mali prijať na JIS/OAIM, čo najskôr.
Skorá podporná liečba a monitoring
- Bezprostredná kyslíková liečba pacientov so SARI a respiračnou tiesňou, hypoxémiou a šokom,
- Sledovanie bilancie tekutín u pacientov so SARI, u ktorých sa nevyskytol šok,
- Empirická antibiotická liečba možných patogénov spôsobujúcich SARI. Podanie antibiotík do jednej hodiny po prvotnom posúdení pacienta.
Nepodávajte systémové kortikosteroidy na liečbu vírusovej pneumónie alebo ARDS mimo klinickej štúdie, pokiaľ nie sú indikované z iného dôvodu. Precízny monitoring pacientov so SARI, aby sa zachytili známky klinického zhoršenia, napríklad rýchlo progredujúce respiračné zlyhanie a sepsa, a okamžitá podporná liečba a intervencia.
- Zvážiť pacientove komorbidity a posúdiť mieru ich vplyvu na kritický stav pacienta a následnú prognózu liečby. Včasná komunikácia s rodinou a pacientom.
Plán a možnosti liečby
- Pacient – pokoj na lôžku a monitorovanie jeho životných funkcií (AS, saturácia kyslíka, rýchlosť dýchania, krvný tlak) podporná liečba, aby sa zabezpečil dostatočný príjem energie a rovnováha vnútorného prostredia (tekutiny, elektrolyty, a pod.).
- Laboratórne sledovanie pacienta podľa indikácie lekára: rutinne sa odporúča vyšetrenie hematologických parametrov (5 parametrový krvný obraz + diferenciálny leukogram), CRP, PCT, funkciu orgánov (transaminázy, bilirubín, kreatinín, urea, objem moču atď., prípadne zvážiť enzýmy poškodenia myokardu najmä pri ťažkých stavoch a pri komorbidite karcio-vaskulárneho ochorenia), koagulačné vyšetrenie (rozsah podľa stanovenia lekára v závislosti od vývoja klinického stavu a susp. napr. na DIC, či iba PT-R, fibrinogén, Ddimér, alebo aj rozšírený panel napr. s AT III a pod.), analýza arteriových krvných plynov. Laboratórne vyšetrenia sa volia racionálne podľa uváženia lekára v súvislosti s klinický obrazom pacienta a prípadne konzíliom. U pacientov s ťažkým klinickým stavom alebo dýchavicou pri vyšetrení alebo pri podozrení na atypickú penumóniu zrealizujte CT vyšetrenie hrudníka.
- Pacient by mal dostať účinnú kyslíkovú liečbu, vrátane nosného katétra, kyslíkovej masky, nazálnej kyslíkovej liečby s vysokým prietokom (HFNO), neinvazívnej ventilácie (NIV) alebo invazívnej mechanickej ventilácie podľa klinického stavu.
a) Kyslíková liečba je voľbou pre pacientov so závažnými respiračnými infekciami, respiračnými ťažkosťami, hypoxémiou alebo šokom. Počiatočný prietok je 5 l/ min a titračný prietok má dosiahnuť cieľovú saturáciu kyslíkom (dospelí: SpO 2 ≥ 90% u netehotných pacientiek a dospelých mužov, SpO 2 ≥ 92–95% u tehotných pacientiek; deti: SpO 2 ≥ 94% u detí s obštrukčným dyspnoe, apnoe, ťažkou respiračnou tiesňou, centrálnou cyanózou, šokom, kómou alebo kŕčmi a ≥ 90% u ostatných detí). - Pacientom s hypoxickým respiračným zlyhaním a syndrómom akútnej respiračnej tiesne by sa mala poskytnúť respiračná podpora (viac v primárnom ŠPDTP materiáli). U pacientov s refraktérnou hypoxémiou, ktorú je ťažké korigovať protekčnou pľúcnou ventiláciou by sa mala zvážiť mimotelová membránová oxygenoterapia (ECMO).
- Algoritmus pre manažment pacienta na pohotovosti a urgentnom príjme viď v prílohe.
Liečba liekmi
Antivírusová liečba
- V súčasnosti neexistuje žiadny dôkaz zo strany RCT alebo systematických prehľadov, ktorý by podporoval špecifickú liečbu liekmi proti novému koronavírusu pri podozrivých alebo potvrdených prípadoch.Liekom voľby podľa dostupných klinických štúdií je ale perorálny lopinavir 120 mg/ ritonavir 50 mg v dávkovaní 2 kapsuly dvakrát denne podávané s alebo bez jedla (7 max. 14 dní) (slabé odporúčanie). Liečba môže byť podávaná na infektologickom pracovisku, pracovisku pneumológie a ftizeológie, alebo OAIM resp. na JIS príslušných oddelení.
- Ďalšou vhodnou kombináciou, ktorá sa môže použiť v liečbe je darunavir 800 mg/ritonavir 100 mg v dávkovaní 1 x denne s jedlom. Liečba môže byť podávaná na rovnakých pracoviskách ako je uvedené vyššie pri lopinavire/ ritonavire.
- Pre pacientov s ťažkými formami pneumónie a ARDS možno zvážiť inhaláciu interferónu α-2b s atomizáciou (5 miliónov IU na dávku inhalácie pre dspelých v sterilnej injekčnej vode, dvakrát denne t. j. 2 ampulky na deň/ pacienta) (slabé odporúčanie). Môže sa tiež zvážiť subkutánne podanie interferónu k je kontraindikovaný pre inhaláciu. Stabilita otvorenej ampulky je max 24 hod. Účinnosť kombinovaného použitia antivirotík je stále kontroverzná a všeobecne má nízku úroveň odporúčania.
Antibiotická liečba
- Princíp: Odporúča sa preferovať cielenú antibakteriálnu liečbu a vyhýbať sa neúčelnému podávaniu, najmä kombinácii širokospektrálnych antibakteriálnych liekov. Ak sa vyskytne sekundárna bakteriálna infekcia, má sa vykonať bakteriologický dohľad a okamžite podať vhodné antibakteriálne lieky (v súlade so ŠDTP pre laboratórnu diagnostiku v klinickej mikrobiológii – pozri https://www.standardnepostupy.sk/standardy-klinicka-mikrobiologia/.
- Podľa klinických prejavov pacientov, ak nemožno vylúčiť sprievodnú bakteriálnu infekciu, môžu pacienti s miernou (stredne závažnou) infekciou užívať antibakteriálne lieky proti pneumónii získanej v komunite, ako je amoxicilín, amoxicilín s inhibítorom betalaktamázy, azitromycín, klaritromycín alebo fluorchinolóny. Empirická antibakteriálna liečba u pacientov s ťažkou infekciou by mala pokrývať všetky možné patogény. Majú sa uplatňovať princípy
deeskalačnej liečby, až kým sa patogénne baktérie nezabijú.
Kortikosteroidná liečba
Použitie kortikosteroidov pri závažnom ARDS je kontroverzné; preto je potrebné používať systémové glukokortikoidy s opatrnosťou (slabé odporúčanie). Metylprednizolón sa môže používať podľa potreby u pacientov s rýchlou progresiou ochorenia alebo závažným ochorením. Podľa závažnosti ochorenia sa môže zvážiť 40 až 80 mg metylprednizolónu denne a celková denná dávka by nemala prekročiť 2 mg/kg (slabé odporúčanie). Môžu sa použiť u detí s chronickou obštrukčnou chorobou (slabé odporúčanie).
Ak je pri septickom šoku možné udržať hemodynamiku podaním tekutín a vazopresorov, odporúča sa nepodávať i.v. hydrokortizon. Ak to nie je možné dosiahnuť, z dôvodu podporenia krvného obehu sa odporúča podať hydrokortizon i.v. v dávke 200 mg/deň (slabé odporúčanie).
Podporné liečebné postupy
- Symptomatická liečba horúčky. Ak je teplota vyššia ako 38,5 ℃, môže sa použiť antipyretikum (perorálne, každé 4–6 h pri pretrvávajúcej horúčke, ale nie viac ako 4-krát za 24 h), a pri teplote pod 38 ℃ je na zvážení podľa klinického stavu.
- Podpora výživy. Pri prijatí do nemocnice sa u pacientov sleduje nutričné riziko na základe skóre NRS2002. Odporúčaný plán pre pacientov s rôznym skóre výživovej hodnoty je nasledovný:
I. ak je celkové skóre <3 body, odporúča sa jesť potraviny bohaté na bielkoviny (ako sú vajcia, ryby, chudé mäso, mliečne výrobky) a diéty obsahujúce sacharidy. Predpokladaný ideálny príjem energie je 25–30 kcal/kg/d a hmotnosť bielkovín je 1,5 g/kg/d.
II. ak je celkové skóre ≥ 3 body, pacient by mal dostať výživovú podporu, čo najskôr. Odporúča sa zvýšiť príjem bielkovín doplnkom orálnej výživy 2–3 krát denne (≥ 18 g bielkovín / dávku). Aby sa dosiahol vrchol 18 g proteínov/ dávku, proteínový prášok sa môže pridať na základe štandardných proteínových prípravkov. Enterálna výživa sondou by sa mala začať ak pacient nemôže požiť doplnkovú výživu orálnou cestou. - Zníženie výskytu stresových vredov a gastrointestinálneho krvácania Odporúča sa použitie antagonistov H2 receptorov alebo inhibítorov protónovej pumpy u pacientov s gastrointestinálnym rizikom krvácania. Rizikové faktory pre gastrointestinálne krvácanie zahŕňajú: mechanická ventilácia ≥48 h, koagulačná dysfunkcia, renálna substitučná liečba, ochorenie pečene, rôzne komplikácie a vyššie skóre zlyhania orgánov.
- Zníženie pľúcnej sekrécie a zlepšenie dýchacích funkcií. U pacientov so syndrómom dýchavičnosti, kašľa, sipotu a respiračnej tiesne sa kvôli zvýšenej sekrécii dýchacích ciest odporúča používať selektívne (M1, M3) anticholinergické liečivá na zníženie sekrécie, uvoľnenie hladkého svalstva v dýchacích cestách, zmiernenie kŕčov dýchacích ciest a zlepšenie pľúcnej ventilácie.
- Zníženie výskytu venóznej embólie. Posúdiť riziko venóznej embólie u pacientov a používanie nízkomolekulárneho heparínu alebo heparínu u vysokorizikových pacientov bez kontraindikácií.
Liečba ťažkých infekcií u pacientov je rozpísaná v primárnom ŠPDTP a riadi sa podľa klinického stavu pacienta a klinických konzílií
Štandardy prepustenia
Telesná teplota sa vrátila do normálu a pretrváva viac ako 3 dni. Respiračné príznaky sa významne zlepšili. Zápal pľúc vykazuje zjavné známky absorpcie. Respiračná tekutina na nukleovú kyselinu COVID-19 bola negatívna v dvoch po sebe nasledujúcich odberoch (potrebné dodržať aspoň jednodňový časový interval medzi vzorkami). Pacient môže byť prepustený z izolácie.
Podľa zásad štandardnej prevencie a terciárnej ochrany by sa všetok personál vstupujúci do rôznych zón mal hodnotiť pomocou jednotlivých inventárnych tabuliek podľa úrovne rizika expozície. Je potrebné zvoliť osobné ochranné prostriedky na rôznych úrovniach. Osobné ochranné prostriedky by sa mali nosiť prísne v súlade s pokynmi a mali by sa používať iba raz (tabuľka č.8, silné odporúčanie).
Doplnkové otázky manažmentu pacienta a zúčastnených strán
Postup pre dočasnú prevenciu a kontrolu infekcií v zdravotníckych zariadeniach s potvrdenou chorobou COVID-19 pri zdravotnej starostlivosti a odporúčania týkajúce sa kontroly pacientov, ktorí sú predmetom vyšetrovania, pokiaľ ide o COVID-19
1. Minimalizujte pravdepodobnosť vystavenia sa COVID-19 (váha dôkazu I, A)
Zabezpečte, aby boli zavedené nástroje a postupy v zdravotníckych zariadeniach a na ich oddeleniach na minimalizovanie vystavenia respiračným patogénom vrátane SARS-CoV-2, vírusu, ktorý spôsobuje COVID-19. Opatrenia by sa mali implementovať pred príchodom pacienta, po príchode a počas trvania prítomnosti postihnutého pacienta v zdravotníckom prostredí.
Pred príchodom
- Pri plánovaní vyšetrenia inštruujte prostredníctvom RÚVZ alebo KOS ZZS pacientov a osoby, ktoré ich sprevádzajú, aby pri príchode zavolali alebo informovali zdravotníckych pracovníkov o nasledujúcich náležitostiach:
– ak majú príznaky akejkoľvek respiračnej infekcie (napr. kašeľ, nádcha, horúčka) a aby prijali vhodné preventívne opatrenia (napr. nasadili si masku na tvár) pri vstupe na zníženie šírenia infekcie kašľom, kýchaním – preto dodržiavajte postupy triedenia. - Ak pacient prichádza dopravou prostredníctvom pohotovostných lekárskych služieb, vodič by mal kontaktovať prijímajúce pohotovostné, či urgentné oddelenie alebo zdravotnícke zariadenie a riadiť sa vopred dohodnutými miestnymi dopravnými
protokolmi. To umožní zdravotníckemu zariadeniu pripraviť sa na prijatie pacienta.
Po príchode a počas návštevy
- Podniknite kroky, aby ste zaistili, že všetky osoby so symptómami a podozrením na infekciu COVID-19 alebo inou respiračnou infekciou (napr. horúčka, kašeľ) dodržiavajú respiračnú hygienu, hygienu rúk a postupy triedenia po celú dobu návštevy zdravotníckeho zariadenia. Zvážte zverejnenie vizuálnych upozornení (napr. značiek, plagátov) pri vstupe a na strategických miestach (napr. čakárne, výťahy, kaviarne), aby ste pacientom a zdravotníckym pracovníkom poskytli informácie a postupy (v príslušných jazykoch) o hygiene rúk a respiračnej hygiene.
Pokyny by mali obsahovať, ako používať rúška alebo tkaniny na zakrytie nosa a úst pri kašli alebo kýchaní, na likvidáciu tkanín a kontaminovaných predmetov v nádobách na odpad a tiež ako a kedy vykonať hygienu rúk. Pre časť usmernení je možné použiť základné infografiky pre pacientov uvedené v prílohe č. 12 tohto štandardného postupu.
- Ak je to priestorovo a kapacitne možné, zaistite, aby pacienti s príznakmi podozrenia na COVID-19 alebo inú respiračnú infekciu (napr. s horúčkou a kašľom) nemali dovolené čakať medzi ostatnými pacientmi, ktorí hľadajú starostlivosť z iných dôvodov. Identifikujte samostatný, dobre vetraný priestor, ktorý umožňuje čakajúcim pacientom byť od seba navzájom oddelení aspoň 1,8 – 2 metre (najmä ak nemajú tvárovú masku), s ľahkým prístupom k nástrojom dýchacej hygieny. V niektorých prostrediach sa klinicky stabilní pacienti môžu rozhodnúť čakať v osobnom vozidle alebo mimo zdravotníckeho zariadenia, kde môžu byť kontaktovaní mobilným telefónom, keď prídu na rad na vyšetrenie.
- Zaistite rýchle triedenie a izoláciu pacientov so symptómami podozrenia na COVID19 alebo inými respiračnými infekciami (napr. horúčka, kašeľ):
▪ Identifikujte pacientov, u ktorých existuje riziko infekcie COVID-19 pred alebo bezprostredne po príchode do zdravotníckeho zariadenia.
▪ Vykonajte postupy triedenia na zistenie osôb, ktoré sú predmetom vyšetrenia pre COVID-19, počas alebo pred začatím vyšetrenia alebo registrácie pacienta (napr. v čase kontroly pacienta) a zabezpečte, aby všetci pacienti odpovedali na prítomnosť príznakov respiračnej infekcie a anamnézu cesty do oblastí, v ktorých dochádza k prenosu SARS-CoV-2, vírusu, ktorý spôsobuje COVID-19, alebo kontaktu s možnými pacientmi COVID-19 alebo zvieracími rezervoármi v mieste epidémie.
▪ Implementujte respiračnú hygienu (t. j. položte masku na nos a ústa pacienta, ak sa tak ešte nestalo) a izolujte ho v izolačnej miestnosti pre infekcie šíriace sa vzduchom (AIIR), ak je takáto miestnosť v nemocnici k dispozícii. Prečítajte si odporúčania pre „Umiestnenie pacienta“ nižšie. Ďalšie pokyny pre hodnotenie pacientov na infekciu COVID-19 nájdete na stránke ÚVZ SR.
▪ Informovať sa o prevencii a kontrole infekčných ochorení.
▪ Komunikovať s regionálnymi úradmi verejného zdravotníctva, ÚVZ SR a prípadne s ďalšími zamestnancami zdravotníckeho zariadenia ohľadom
informácie o prítomnosti vyšetrovanej osoby pre COVID-19. - Zabezpečte zásoby na respiračnú hygienu, vrátane 60% – 95% dezinfekčných prostriedkov na ruky na báze alkoholu, bezdotykové nádoby na zneškodnenie použitých vecí, ak je to možné, tak rúčka na tvár pri vstupoch do zdravotníckych zariadení, čakacích miestností, na registrácii pacientov atď.
2. Dodržiavanie štandardných, kontaktných a vzdušných bezpečnostných opatrení vrátane použitia ochrany očí (silné odporúčanie)
Štandardné bezpečnostné opatrenia predpokladajú, že každá osoba je potenciálne infikovaná alebo kolonizovaná patogénom, ktorý by sa mohol prenášať v zdravotníckom prostredí. Prvky štandardných opatrení, ktoré sa vzťahujú na pacientov s respiračnými infekciami, vrátane infekcií spôsobených COVID-19, sú zhrnuté nižšie.
Pozornosť by sa mala venovať školeniu o správnom používaní, správnom nasadení, používaniu a likvidácii akéhokoľvek OOPP. Tento postup nezdôrazňuje všetky aspekty štandardných opatrení (napr. bezpečnosť podávanej liečby), ktoré sa vyžadujú pri starostlivosti o všetkých pacientov – kompletný opis je uvedený v Štandardný postup pre preventívne opatrenia pri izolácii: Prevencia prenosu infekčných pôvodcov v zdravotníckych zariadeniach.
Všetci zdravotnícki pracovníci (opatrenia v časti 3 týkajúce sa opatrení pre návštevníkov, ktorí nie sú zdravotnícki pracovníci) a ktorí vstupujú do miestnosti pacienta so známymi alebo podozrivými COVID-19, by mali dodržiavať štandardné, kontaktné a vzdušné opatrenia, vrátane nasledujúcich:
Umiestnenie pacienta
- o Umiestnite pacienta so známym alebo podozrivým COVID-19 do AIIR, ktorá bola skonštruovaná a udržiavaná v súlade s aktuálnymi pokynmi a usmerneniami ÚVZ SR.
▪ AIIR sú jednolôžkové izby pre pacientov so zníženým tlakom v porovnaní s okolitými oblasťami a s minimálnym počtom 6x výmena vzduchu za hodinu
(pri novej výstavbe alebo renovácii sa odporúča 12x výmena vzduchu za hodinu). Vzduch z týchto miestností by sa mal pred recirkuláciou priamo
odvádzať von alebo filtrovať cez vysokoúčinný filter častíc (HEPA). Dvere miestnosti by sa mali udržiavať zavreté, s výnimkou vstupu alebo výstupu z
miestnosti, a vstup a výstup by sa mal minimalizovať. Zariadenia by mali monitorovať a dokumentovať správnu funkciu podtlaku v týchto miestnostiach.
▪ Ak AIIR nie je k dispozícii, pacienti, ktorí vyžadujú hospitalizáciu, by sa mali previesť, čo najskôr do zariadenia, kde je k dispozícii AIIR. Ak pacient
nevyžaduje hospitalizáciu, možno ho prepustiť do domáceho prostredia (po konzultácii so štátnymi alebo miestnymi orgánmi verejného zdravotníctva –
ÚVZ alebo RÚVZ), ak sa to považuje z lekárskeho a sociálneho hľadiska za vhodné . Až do premiestnenia alebo prepustenia dajte pacientovi rúšku na tvár
a izolujte ho vo vyšetrovacej miestnosti so zatvorenými dverami. V ideálnom prípade by sa pacient nemal umiestňovať do miestnosti, kde recirkuluje vzduch z miestnosti bez filtrácie HEPA (odporúčanie 1, A).
o Akonáhle je v AIIR, pacientova tvárová maska môže byť odstránená. Obmedzte transport a pohyb pacienta mimo AIIR na vyšetrovacie, diagnostické a terapeutické nevyhnutné výkony. Ak nie je v AIIR (napr. počas prepravy alebo ak AIIR nie je k dispozícii), pacienti by mali nosiť masku na zabránenie šírenia sekrétov do prostredia.
o Personál vstupujúci do miestnosti by mal používať OOPP vrátane ochrany dýchacích ciest, ako je opísané nižšie.
o Do miestnosti by mal vstupovať iba nevyhnutný personál a na nevyhnutne dlhú dobu. Implementácia osobných štandardov starostlivosti a prevencie s cieľom minimalizovať počet zdravotníckych pracovníkov, ktorí vstúpia do miestnosti.
▪ Zariadenia by mali zvážiť poskytovať starostlivosť o týchto pacientov s určeným zdravotníckym personálom, aby sa minimalizovalo riziko prenosu a
vystavenia iným pacientom a iným zdravotníckym pracovníkom.
o Zariadenia by mali viesť záznamy o všetkých osobách, ktoré sa starajú alebo vstupujú do miestností alebo do oblasti kde sa poskytuje starostlivosť o týchto pacientov. - Používajte určené alebo jednorazové vybavenie pre poskytnutie starostlivosti o pacienta (napr. manžety na meranie krvného tlaku, plášte a pod.). Ak sa zariadenie bude používať pre viac ako jedného pacienta, pred použitím u iného pacienta ho očistite a dezinfikujte podľa pokynov výrobcu.
o Zdravotnícky pracovník vstupujúci do miestnosti krátko po tom, čo pacient opustí lôžko v zdravotníckom zariadení, by mal používať ochranu dýchacích ciest. (Pozri oddiel o osobných ochranných pomôckach nižšie). Štandardnou praxou pre patogény šírené vzdušnu cestou (napr. osýpky, tuberkulóza) je zabrániť nechráneným osobám vrátane zdravotníckych pracovníkov vojsť do opustenej miestnosti, kým neuplynie dostatok času na to, aby sa potenciálne infekčné častice odstránili pri výmene (cirkulácii) vzduchu. Zatiaľ nevieme, ako dlho zostáva COVID-19 vo vzduchu infekčný. Medzitým je rozumné uplatniť podobné časové obdobie pred vstupom do miestnosti bez ochrany dýchacích ciest, aké sa používa pre patogény šírené vzdušnou cestou (napr. osýpky, tuberkulóza). Okrem toho by sa mala miestnosť pred návratom na bežné použitie podrobiť príslušnému čisteniu a dezinfekcii povrchu podľa
odporúčania pre ošetrovanie povrchov.
Hygiena rúk
- o Zdravotnícky pracovník by mal vykonávať hygienu rúk pomocou ABHS pred a po každom kontakte s pacientom, kontakte s potenciálne infekčným materiálom a pred nasadením a po odstránení OOPP vrátane rukavíc. Hygiena rúk v zdravotníckych zariadeniach sa dá vykonať aj umývaním mydlom a vodou po dobu najmenej 20 sekúnd. Ak sú ruky viditeľne zašpinené, pred návratom do ABHS použite mydlo a vodu.
o Zdravotnícke zariadenia by mali zabezpečiť, aby boli jednorazové hygienické pomôcky na ruky ľahko dostupné na každom mieste starostlivosti.
● Zamestnávateľ by mal vybrať vhodné osobné ochranné pracovné prostriedky (OOPP) a zabezpečiť ho pre zdravotníckeho pracovníka v súlade s normami pre OOPP. Pozornosť by sa mala venovať školeniu o správnom používaní, správnom nasadení a likvidácii akéhokoľvek
OOPP. Akýkoľvek opakovane použiteľný OOPP musí byť po použití a medzi použitiami riadne vyčistený, dekontaminovaný eventuálne udržiavaný. Zariadenia by mali mať predpisy a postupy popisujúce bezpečné nasadenie a tzv. doffing – používanie OOPP: o rukavice
▪ Vykonajte hygienu rúk a pri vstupe do miestnosti ku pacientovi alebo do oblasti starostlivosti o ňu si nasaďte čisté nesterilné rukavice. Ak sú rukavice
poškodené alebo silne znečistené, vymeňte ich.
▪ Pri opustení miestnosti pre pacienta alebo v oblasti starostlivosti o telo odstráňte a zlikvidujte rukavice a okamžite vykonajte hygienu rúk.
o plášte
▪ Pri vstupe do miestnosti alebo miestnosti pre pacienta nasaďte čisté izolačné odevy. Ak je plášť špinavý, vymeňte ho. Pred opustením miestnosti pre
pacienta alebo ošetrovacej oblasti odstráňte a zlikvidujte odev vo vyhradenej nádobe na odpad alebo posteľnú bielizeň. Jednorazové plášte by sa mali po
uložiť do vreca na to určeného a následne zlikvidovať. Látkové odevy by sa mali prať po každom použití.
Ochrana dýchacích ciest
- o Pred vstupom do miestnosti k pacientovi alebo do oblasti starostlivosti o pacienta používajte ochranu dýchacích ciest (t.j. respirátor), ktorá je aspoň taká bezpečná ako jednorazový filtračný respirátor s filtrom na tvár N95.
o Jednorazové respirátory by mali byť odstránené a zlikvidované po opustení miestnosti pacienta alebo oblasti starostlivosti a zatvorení dverí izby. Po odstránení respirátora vykonajte hygienu rúk.
o Použitie respirátora musí byť v kontexte kompletného programu ochrany dýchacích ciest v súlade s príslušnými normami pre ochranu dýchacích ciest. Zamestnanci by mali byť zdravotne v dobrej kondícii a vyšetrení, ak používajú respirátory s pevne priliehajúcimi časťami na tvár (napr. jednorazové N95) a vyškolení o správnom používaní respirátorov, bezpečnom odstránení a likvidácii a zdravotných kontraindikáciách pri použití respirátorov.
● Ochrana očí
o Pri vstupe do miestnosti k pacientovi alebo do oblasti starostlivosti o telo si nasaďte ochranu očí (napr. okuliare, jednorazový ochranný štít na tvár, ktorý zakrýva prednú a bočnú stranu tváre). Pred opustením miestnosti pacienta alebo z oblasti starostlivosti o pacienta odstráňte ochranu očí. Pred opakovaným použitím je potrebné očistiť a dezinfikovať opakovane použiteľné ochranné prostriedky na oči (napr. okuliare) podľa pokynov výrobcu. Jednorazová ochrana očí sa musí po použití zlikvidovať.
● Pri vykonávaní postupov generovania aerosólu postupujte opatrne
o Niektoré postupy vykonávané na pacientoch COVID-19 by mohli vytvárať infekčné aerosóly. Obzvlášť postupy, ktoré pravdepodobne vyvolávajú kašeľ (napr. indukcia spúta, otvorené odsávanie dýchacích ciest), by sa mali vykonávať opatrne a pokiaľ je to možné, je potrebné sa im vyhnúť.
o Ak sa tieto postupy vykonávajú, mali by sa vykonávať v AIIR a personál by mal používať ochranu dýchacích ciest, ako je opísané vyššie. Navyše:
▪ Obmedzte počet zdravotného personálu prítomného počas výkonu iba na tých, ktorí sú dôležití z hľadiska starostlivosti o pacienta a procedurálnu podporu.
▪ Okamžite vyčistite a dezinfikujte povrchy miestností na vykonanie procesov, ako je opísané v časti o kontrole infekcií v prostredí nižšie.
● Diagnostický odber respiračných vzoriek
o Odber diagnostických vzoriek dýchacích ciest (napr. nazofaryngeálny tampón) pravdepodobne vyvoláva kašeľ alebo kýchanie. Jednotlivci v miestnosti počas postupu by mali byť v ideálnom prípade obmedzení na pacienta a poskytovateľa zdravotnej starostlivosti, ktorý vzorku získal.
o Vzorky na odber zdravotníckym pracovníkom na testovanie na SARS-CoV-2, vírus od pacientov so známymi alebo podozrivými COVID-19, by mali byť odobraté za dodržiavania štandardných, kontaktných a vzdušných bezpečnostných opatrení, vrátane použitia ochrany očí.
o Tieto postupy by sa mali uskutočňovať v AIIR alebo v skúšobnej procedurálnej miestnosti so zatvorenými dverami.
● Trvanie opatrení na izoláciu suspektných a potvrdených pacientov COVID-19
o Kým nie sú k dispozícii informácie o negativite resp. vylúčení vírusu po klinickom zlepšení, malo by sa prerušenie izolácie stanoviť na individuálnom základe v spojení s miestnymi (RÚVZ), štátnymi (ÚVZ SR) zdravotníckymi orgánmi.
o Medzi faktory, ktoré je potrebné brať do úvahy, patria: prítomnosť symptómov súvisiacich s infekciou COVID-19, symptómy vymiznuté ku istému dátumu, ďalšie stavy, ktoré by si vyžadovali osobitné opatrenia (napr. tuberkulóza, Clostridioides difficile), ďalšie laboratórne informácie odrážajúce klinický stav, alternatívy k izolácii pacientov, ako sú napr. možnosť bezpečného zotavenia v domácom prostredí.
3. Riadenie prístupu a pohybu návštev v rámci zdravotníckeho zariadenia
- Stanovte postupy monitorovania, riadenia a školenia návštev.
- Obmedzte návštevy na vstup do miestnosti známych alebo podozrivých pacientov COVID-19. Mali by sa preskúmať alternatívne mechanizmy interakcie medzi pacientmi a návštevami, ako sú aplikácie videohovorov na mobilných telefónoch alebo tabletoch. Zariadenia môžu zvážiť výnimky založené na situáciách na konci života alebo vtedy, keď je návšteva nevyhnutná pre emocionálnu pohodu a starostlivosť o pacienta.
● Návštevy pacientov so známym alebo podozrivým COVID-19 by sa mali naplánovať a kontrolovať, aby sa umožnilo:
o Skríning príznakov akútneho ochorenia dýchacích ciest pred vstupom do zdravotníckeho zariadenia.
o Zdravotnícke zariadenia by mali hodnotiť riziko pre zdravie návštev (napr. návštevník môže mať základné ochorenie, ktoré ho vystavuje vyššiemu riziku pre COVID-19) a schopnosť dodržiavať preventívne opatrenia.
o Zdravotnícke zariadenia by mali zabezpečiť distribúciu usmernení/ poučenia pred návštevou na izbe pacientov a o hygiene rúk, obmedzení kontaktu s povrchmi a používaním OOPP podľa prijatého aktuálneho štandardného operačného postupu v príslušnom zdravotníckom zariadení.
o Zdravotnícke zariadenia by mali viesť záznamy (napr. denník) o všetkých návštevách, ktoré vstupujú do izieb pacientov.
o Počas procesov tvorby aerosólu by nemali byť návštevy prítomné v izbe pacienta.
o Návštevy by mali byť poučené, aby obmedzili svoj pohyb v zariadení.
o Exponovaní návštevníci (napr. kontakt s pacientom COVID-19 pred prijatím) by mali byť upozornení, aby hlásili všetky príznaky a príznaky akútneho ochorenia svojmu poskytovateľovi zdravotnej starostlivosti najmenej po dobu 14 dní po poslednej známej expozícii chorému pacientovi.
● Všetky návštevy by sa mali v spoločných priestoroch zariadenia riadiť respiračnou hygienou.
Zdravotnícki pracovníci s profesionálnou expozíciou
Zdravotnícki pracovníci, ktorí sa starajú o pacientov s ochorením COVID-19 v nemocniciach, majú byť zaregistrovaní a monitorovaní v súlade s postupmi ochrany zdravia pri práci (vedie sa registrácia zdravotníckych pracovníkov v expozícii, vykonáva sa monitoring klinických príznakov a v prípade príznakov sa vykoná izolácia a rýchle testovanie na nový koronavírus SARS-CoV-2).
Na základe vysokého rizika prenosu súvisiaceho s poskytovaním zdravotnej starostlivosti a v súlade s existujúcimi odporúčaniami iných inštitúcií (ECDC) sa zdravotníckym pracovníkom navrhujú tieto konkrétne opatrenia:
Nechránený kontakt s pacientom (vysoké riziko expozície):
- aktívne monitorovanie počas 14 dní,
a - vyradenie z pracovnej činnosti po dobu 14 dní od poslednej expozície v prípade ak má zdravotnícky pracovník klinické príznaky (pri expozícii a významnej cestovateľskej anamnéze o prípadnej izolácii rozhodne regionálny hygienik podľa osobitného usmernenia Hlavného hygienika SR pre zdravotníckych pracovníkov podľa aktuálnej epidemiologickej situácie).
Chránený kontakt (riadne použitie OOPP) s pacientom:
- samosledovanie a izolácia v domácom prostredí, ak sa vyskytnú príznaky respiračného ochorenia,
- nie je potrebné vyradenie z pracovnej činnosti.
Metodika pre označovanie nových MKCH kódov pre COVID-19 pre informačné systémy zdravotných poisťovní a NCZI pre ambulancie
Štandardizované vykazovanie smerom na zdravotné poisťovne a NCZI pre podozrivé prípady a potvrdené prípady ochorenia COVID-19 vykazujte nasledovne:
U07.1 – potvrdená infekcia COVID-19
U07.2 – podozrenie z infekcie COVID-19